I- Les prémices de l’enquête
Emmanuel Macron a fait de « l’aide à mourir » la grande réforme sociétale de son second quinquennat. Le 10 avril 2024, son projet de loi a été présenté en conseil des Ministres, et le 27 mai prochain, il sera examiné à l’Assemblée nationale. Alors que les débats s’enflamment entre ses défenseur·ses et ses détracteur·trices, qu’en est-il de l’étape qui précède l’aide active à mourir ?
En se documentant, nous avons remarqué que 21 départements restent dépourvus d’unités de soins palliatifs (USP) en France. D’ici 2025, ils devraient tous être équipés. Nous nous sommes donc demandé·es comment les habitant·es de ces départements dépourvus d’USP faisaient pour bénéficier de soins palliatifs. Mais aussi si les mesures annoncées étaient suffisantes pour combler les besoins.
À l’échelle de la Nouvelle-Aquitaine, les USP sont absentes en Creuse et en Corrèze. Nous nous sommes focalisé·es sur ces deux départements dans lesquels la part des plus de 60 ans, davantage encline à bénéficier de soins palliatifs, oscille autour de 40 %.
II – La problématique et ses hypothèses
Dans un premier temps, nous nous sommes demandé dans quelle mesure le manque de moyens financier et humain influait sur l’offre de soins palliatifs en Corrèze et en Creuse. Nous avons donc sollicité l’Agence Régionale de Santé (ARS) de Nouvelle-Aquitaine, pour obtenir ces données, en vain.
Dans un second temps, en prenant en compte ces données manquantes et les données existantes du Sirsé, de ScanSanté et de l’Insee, nous avons dessiné une seconde problématique : comment les soins palliatifs à domicile se révèlent-ils être une alternative à l’absence d’USP en Creuse et en Corrèze ?
Nous avons formulé les hypothèses suivantes :
- Par rapport aux départements pourvus d’USP en Nouvelle-Aquitaine, les patient·es de Creuse et Corrèze privilégient davantage les hospitalisations à domicile (HAD) au détriment des équipes mobiles de soins palliatifs (EMSP) et des lits identifiés soins palliatifs (LISP).
- Afin de combler le manque d’USP, le nombre d’EMSP est bien plus grand en Corrèze et en Creuse que dans les départements pourvus d’USP en Nouvelle-Aquitaine.
- Par rapport aux départements pourvus de lits en unités de soins palliatifs (LUSP) en Nouvelle-Aquitaine, la Creuse et la Corrèze recensent davantage de lits identifiés soins palliatifs (LISP).
III – La récupération et la vérification les données
Nous avons utilisé majoritairement trois jeux de données de références.
En premier lieu, un jeu de données de l’Insee (l’Institut national de la statistique et des études économiques). Nous avons récupéré les estimations de la population par département, sexe et tranche d’âge. Le tout, de 2014 à 2024, afin de nous aider dans nos calculs qui avaient comme variable la population de tel département à telle année.
Ensuite, un jeu de données du Sirsé (Système d’information régional en santé). Ce site référencé par Data gouv regroupe une multitude de bases de données socio-sanitaires et environnementales. Les différentes offres en soins palliatifs (USP, LUSP, EMSP, LISP) y sont rescensées par année de 2013 à 2021, par département, pour 100 000 habitant·es ou encore pour les plus de 75 ans. La majorité des données dont nous avions besoin se situaient donc sur le même site, en accès libre.
Enfin, un jeu de données de ScanSanté. Ce site de l’ATIH (Agence technique de l’information sur l’hospitalisation) héberge un tableau de l’activité des soins palliatifs en HAD par région et par année, de 2019 à 2023. Nous avons donc pu récupérer ces données pour la Nouvelle-Aquitaine et les analyser.
L’Atlas de la fin de vie, une mine d’or pour comprendre l’évolution de l’offre et de l’activité en matière d’accompagnement de la fin de vie, nous a surtout permis une première entrée en matière.. Mais les données étant regroupées par région et non par département, il n’y avait aucune pertinence à les utiliser.
IV – Le travail des données : nettoyage, analyse et visualisation
1. Les offres de soins palliatifs
Nous avons directement exporté les données de Sirsé sur notre Google Sheet. Ces tableaux regroupaient tous les départements de France, nous avons utilisé la fonction FILTER afin de ne garder uniquement ceux de la région Nouvelle-Aquitaine.
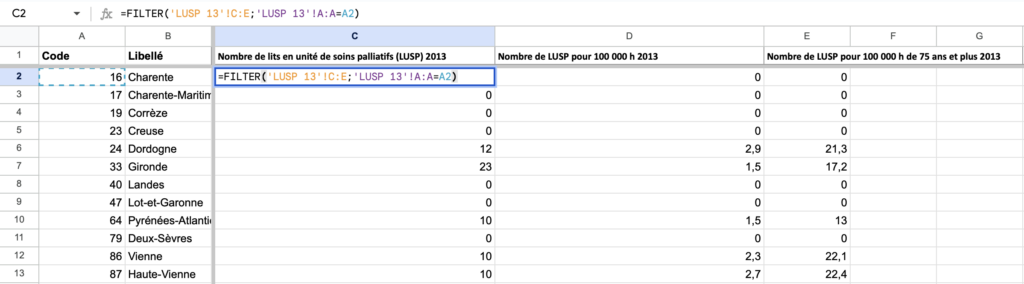
Chaque offre (USP et LUSP, LISP et EMSP) possède sa feuille de calcul afin de comparer les données entre les départements concernés. Le nombre d’unités, de lits et d’équipes mobiles a été rapporté pour 100 000 habitant·es. Nous n’avons pas eu besoin de faire ce calcul puisque Sirsé le propose. Tout comme le rapport pour 100 000 habitants de 75 ans et plus.
La carte des LISP (lits identifiés soins palliatifs) pour 100 000 habitant·es de 75 ans et plus a été réalisée sur Datawrapper. Le choix d’un dégradé de couleurs par tranche de lits permet de s’apercevoir que certains départements, à l’instar de la Creuse et la Corrèze, possèdent une meilleure offre dans cette catégorie que d’autres tels que la Gironde. Mais cette offre est bien entendu à nuancer comme nous l’avons fait dans notre article.
Nous avons choisi de nous concentrer sur les 75 ans et plus. Selon l’Atlas de la fin de vie (2019), ces patient·es sont les plus concerné·es par les soins palliatifs.
Le tableau des USP et EMSP par département, effectué sur Datawrapper, permet de s’apercevoir de la carence en offre de soins palliatifs de la Creuse et la Corrèze. Nous avons par ailleurs décidé de les mettre en exergue (couleur rouge). Les USP et EMSP sont spécialisés en soins palliatifs, à l’inverse des LISP qui peuvent accueillir des patient·es qui ont d’autres besoins, et de l’HAD dont les soignant·es ne sont pas uniquement spécialisé·es dans le secteur palliatif.
2. L’indice de vieillissement
Pour calculer l’indice de vieillissement, nous nous sommes basé·es sur la définition de l’Insee, c’est-à-dire le nombre de personnes de plus de 60 ans pour 100 jeunes de moins de 20 ans. Il se calcule de la façon suivante : le nombre de personnes de plus de 60 ans, divisé par le nombre de jeunes de moins de 20 ans, le tout multiplié par 100. Nous avons réalisé ces calculs grâce aux données de la population par tranche d’âge, par département et par année. Le tout grâce à la fonction DIVIDE.
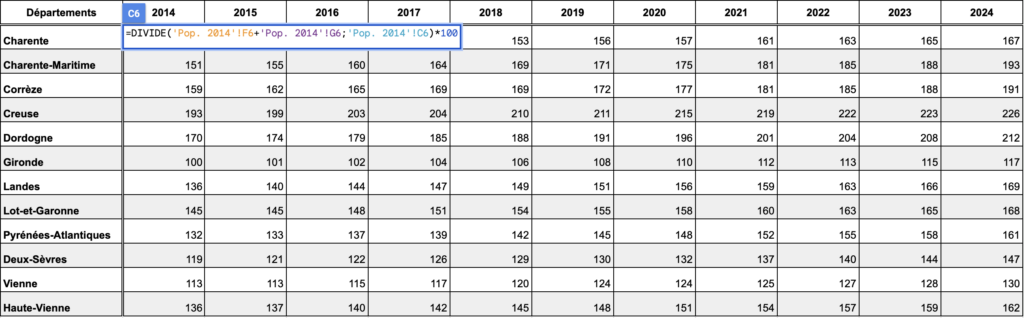
Une fois notre tableau obtenu, nous avons réalisé un graphique en courbe, à l’aide de Flourish, qui permet de suivre l’évolution de l’indice de vieillissement par département. Tous vieillissent, à une vitesse similaire mais à un stade plus avancé pour certains. La Creuse en tête.
3. Les effectifs des EMSP
Pour les effectifs des EMSP de Creuse et de Corrèze, nous avons réussi à récolter ces données grâce au Centre Hospitalier de Tulle, par mail, et par l’intermédiaire de Jean-Louis Bourzeix, ancien membre de la convention citoyenne sur la fin de vie, au téléphone. Une fois ces quelques données mises dans un tableau, nous avons décidé de faire un diagramme afin de comparer ces effectifs aux recommandations du ministère de la Santé, communiquées en juillet 2023. Ce graphique permet d’illustrer que certains objectifs ne sont pas atteints, notamment en Creuse.
4. Les soins palliatifs en HAD
Pour les données de soins palliatifs en HAD, les calculs ont été plus complexes. Tout d’abord, nous avons extrait de ScanSanté les données de 2019 à 2023 (les seules disponibles) des journées totales de soins palliatifs en HAD en Nouvelle-Aquitaine. Or, ces données sont référencées par établissement. Nous les avons donc regroupées par département grâce à la fonction SOMME.SI. Pour autant, le chiffre obtenu n’est pas très parlant. Il faut pour cela trouver le nombre moyen de patient·es dans ces départements qui ont recours à cette pratique.
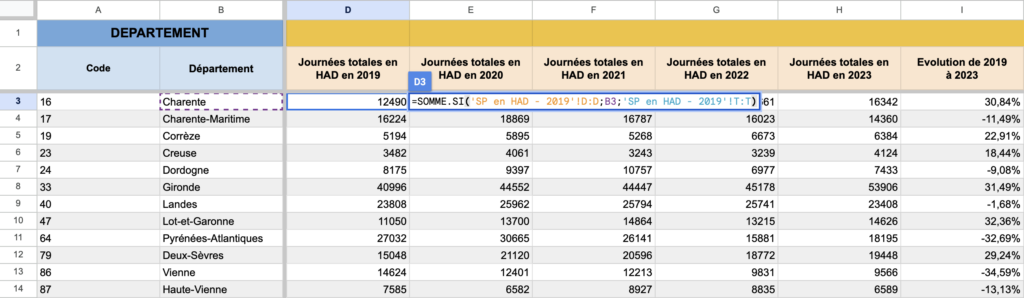
Pour cela, il suffit de trouver la durée moyenne d’un séjour en HAD pour les soins palliatifs. L’ATIH (Agence technique de l’information sur l’hospitalisation) a la réponse à notre question. Dans son Analyse de l’activité hospitalière 2022 : Hospitalisation à domicile, l’agence communique le chiffre de 39,2 jours en moyenne. Mais attention, ce sont des données nationales. Le chiffre par département que nous calculons est donc davantage théorique que réel. Nous divisons toutefois le nombre de jours totaux par 39,2 pour obtenir un nombre moyen de patient·es dans les départements de Nouvelle-Aquitaine. Nous les mettons ensuite pour 100 000 habitant·es, en divisant par la population du département à l’année correspondante, puis en multipliant par 100 000.
Nous pouvons donc réaliser un graphique en courbe, grâce à Flourish, du nombre moyen de patient·es en HAD pour 100 000 habitant·es de 2019 à 2023. La Corrèze et la Creuse ne sont finalement pas les premiers départements et l’absence d’USP ne se traduit pas par un plus grand recours à l’HAD que les autres. Une de nos hypothèses est donc invalidée. Cependant, notre graphique permet de constater que le recours à l’HAD en Creuse augmente fortement, là où celui des Landes, pourtant encore premier du classement en Nouvelle-Aquitaine, chute depuis 2020.
V- Les interlocuteurs·rices
1. Les témoignages
En parallèle du traitement des données et du travail de documentation, nous avons échangé avec des acteurs·rices confronté·es à cette réalité. Dès le départ, nous avions imaginé pouvoir recueillir le témoignage d’aidant·es qui font face à des responsabilités lourdes quant à la prise en charge de leur proche/patient·e. Après avoir contacté plusieurs bénévoles comme Hélène L. et demandé à l’ensemble de nos interlocuteurs·rices, nous n’avons pu communiquer avec aucune famille. Simultanément, nous nous intéressions aux professionnel·les travaillant dans le domaine des soins palliatifs, du politique aux médecins, en passant par des bénévoles.
Dr. Hnatiuk : Nous souhaitions avoir le témoignage d’un·e médecin qui travaille pour l’EMSP de Creuse. En l’occurrence, c’est la seule médecin pour tout le département. Nous souhaitions échanger avec elle sur la difficulté d’exercer dans ces conditions (dû au manque de moyens) et de son quotidien de médecin en EMSP.
Dr. Lhopitault : Notre enquête se concentre également sur le département de Corrèze. Pour cette raison, nous sommes rentré·es en contact avec ce médecin qui exerce également en EMSP en interne (à l’hôpital) et en externe (en HAD). Étant notre premier contact avec le milieu hospitalier, nous en avons également profité pour demander des précisions au sujet des HAD, des LISP et leurs inconvénients dans la prise en charge des patient·es, et de l’avantage d’une potentielle USP au CH de Tulle.
Hélène L. : C’est une bénévole de l’association Être-là 23 (Creuse). Nous souhaitions avoir son témoignage car elle intervient auprès de patient·es (à domicile et à l’hôpital) en soins palliatifs. Au-delà des soins effectués par les professionnel·les de santé, le travail d’écoute d’Hélène reste fondamental.
2. Les expertises
Nous avons sollicité des expert·es pour saisir et comprendre les enjeux des soins palliatifs.
Bernard Jomier : Médecin généraliste, sénateur écologiste du parti groupe socialiste, écologiste et républicain (SER), favorable au nouveau plan national pour les soins palliatifs.
Thomas Gonçalves : Chargé de mission au Centre national des soins palliatifs et de la fin de vie (CNSPFV).
Julien Carretier : Responsable projets santé publique au CNSPFV.
Jean-Louis Bourzeix : Ancien membre de la Convention citoyenne sur la fin de vie.
VI – Les sources
1. Les ressources
Analyse de l’activité hospitalière 2022 : Hospitalisation à domicile, ATIH, 2022
Enjeux et chiffres clés des soins palliatifs, CNFVSP, 2022
Feuille de route 2021-2026, ministère des Solidarités et de la santé, 2022
Guide régionale des soins palliatifs de Nouvelle-Aquitaine, CAPalliatif, 2022
Rapport de résultat : Les français et la fin de vie, ministère de la Santé, 2022
Atlas des soins palliatifs et de la fin de vie, CNFVSP, 2023
Bulletin officiel, Santé Protection Sociale Solidarité, ministère de la Santé, 2023
Les soins palliatifs : une offre de soins à renforcer, Rapport de la cour des comptes, 2023
Rapport d’activité 2022-2023, FNEHAD, 2023
Schéma régional de santé 2023-2028, ARS, 2023
Annuaire géolocalisé des structures de soins palliatifs, CNFVSP, 2024
2. Les jeux de données
INSEE : Estimation de population par département, sexe et grande classe d’âge – Années 1975 à 2024
ScanSanté : Analyse croisée consommation/production de soins HAD
SIRSé : Offres des soins palliatifs par département
VII – Le tableau d’analyse
VIII – Le planning de la semaine
Clémence Bailliard, Noa Darcel, Patti Delaspre, Olivia Frisetti, Alexis Girard et Lili Pateman
